Kniegelenkschirurgie
Das Kniegelenk ist das größte Gelenk des menschlichen Körpers. Es muss im Laufe eines Lebens eine immense Belastung ertragen. Bei jedem Schritt trägt das Kniegelenk das gesamte Körpergewicht. Je nach Belastung wirkt z.B. beim Joggen ein vielfaches des eigenen Körpergewichtes auf das Kniegelenk ein. Da wundert man sich kaum, dass eine Vielzahl von Faktoren, wie X-, oder O- Beinfehlstellungen, Übergewicht, Stoffwechselerkrankungen oder falsches Schuhwerk zu einer stärkeren Beanspruchung des Kniegelenkes nachsich zieht. Verschleisserscheinungen mit frühzeitiger Abnutzung der Knorpelflächen oder degenerative Veränderungen der Menisken sind die Folge. Chronische Schmerzen stellen sich häufig einstellen.
Die akute Verletzung der Kniebinnenstrukturen wie Meniskus, Kreuzband, Seitenbänder oder Knorpeldefekte sind häufig Folge von schweren Verdrehtraumen des Kniegelenkes. Diese treten meistens beim Sport auf, aber auch Unfälle auf der Arbeit sind nicht selten.
Ist die klinische Untersuchung eindeutig, so sollte zeitnah eine Kniegelenksspiegelung durchgeführt werden. Dies ist zum einen günstig um den Bluterguss, der sich im Kniegelenk häufig bei akut Verlezungen bildet auszuspülen und Verletzungen an den Menisken, Knorpel oder Kreuzbänder erkenne und direkt behandeln zu können.
Der frische Meniskusriß kann in der Regel in der minimal invasiven Schlüssellochtechnik elegant refixiert werden. Ist eine Refixierung nicht möglich, kann der defekte Anteil mit kleinsten Instrumenten entfernt werden. Auch der Ersatz des Meniskus kann bei jungen sportlich aktiven Patienten bei vollständiger Zerstörung durchgeführt werden. Zeigt sich eine vordere Kreuzbandruptur kann direkt die Vorbereitung für eine spätere Kreuzbandersatzplatik durch geführt werden.
Eine Vielzahl von Erkrankungen des Kniegelenkes können sehr gut mit der Schlüssellochtechnik therapiert werden.
In unserer Klinik bieten wir Ihnen die Behandlungsmöglichkeit folgernder Erkrankungen mit der minimal invasiven Technik der Kniegelenksarthroskopie an:
- Meniskusschäden
- Vordere Kreuzbandersatzplastik
- Hintere Kreuzbandersatzplastik
- Plica mediopatellaris / Medial-Shelf Syndrom
- Meniskusganglien
- Lateral release
- Autologe Chondrozytentransplantation (ACT)
Neben der minimal invasiven Behandlungmgsmöglichkleit bieten wir Ihnen das gesamte Spektrum der Endoprothetik an.
Meniskusschäden
Im Kniegelenk finden wir einen Innen- und Außenmeniskus. Diese bestehen aus knorpeligem Bindegewebe und haben eine Pufferfunktion ähnlich der Bandscheiben der Wirbelsäule. Wären keine Menisken im Kniegelenk vorhanden würden die Knorpelflächen zwischen Oberschenkelrolle und Schienenbeinkopf direkt aufeinander reiben und sich dadurch schnell abnutzen. Eine Arthrose mit all ihren schmerzhaften Komplikationen wäre die Folge.
Unterschieden werden degenerative, also verschleissbedingte Meniskusveränderungen, von den traumatischen, d.h. durch Unfälle hervorgerufene Meniskusschäden.
Bei den degenerativen Veränderungen treten schleichend Beschwerden ohne erkennbaren Auslöser auf. Hierbei kommt es zu Rißbildungen im Randbereich des Meniskus mit chronischen Beschwerden und zunehmender Abnutzung der Knorpelflächen des Ober- und Unterschenkels.
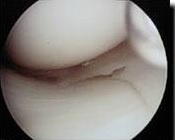
Die traumatischen Einrisse haben häufig eine Bewegungseinschränkung des Kniegelenkes zur Folge. Größere frisch eingerissene Anteile können in die Gleitflächen des Gelenkes einschlagen und Einklemmungserscheinungen mit Bewegungs- einschränkung und Schmerzen hervorrufen. Der akute Meniskusriß kann in der Hälfte aller Fälle gut arthroskopisch refixiert werden. Ist dies jedoch nicht möglich muss die teilweise Entfernung des zerstörten Meniskusgewebes und Glättung der verbliebenen Anteile erfolgen. In seltenen Fällen ist ein Meniskus so sehr zerstört das er vollständig entfernt werden muss. Ein Meniskus kann bei jungen Patienten mit hohem Anspruch ersetzt werden. Dieses Verfahren ist jedoch nicht für jeden Patienten geeignet. Meniskusschäden die nicht behandelt werden, können mit der Zeit das Kniegelenk erheblich schädigen und zur beschleunigten Arthroseentwicklung führen.
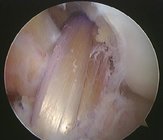
Vordere Kreuzbandersatzplastik
Eine der häufigsten Verletzungen des Kniegelenkes ist die Ruptur des vorderen Kreuzbandes (VKB). Die häufigsten Ursachen für eine VKB-Ruptur sind Ballsportarten, Rückschlagspiele und im Winter das Skifahren.
Unter den verschiedenen Rekonstruktionsverfahren finden sich sowohl unterschiedliche Transplantatauswahlmöglichkeiten als auch technische Vorgehensweisen z.B. beim Setzen der Bohrkanäle und der Fixationstechnik des Transplantates.
Die heutzutage gängigste Methode ist die transtibial bzw. anteromediale Bohrtechnik unter Verwendung der Semitendinosus, ggf. auch unter Verwendung der Gracilissehne in der Doppelbündeltechnik sowie die Fixierung des Transplantates mittels Interferenzschrauben und Endobuttons.
Die BTB (bone-tendon-bone) Technik mittels Patellasehne und anhaftender Knochenstücke aus dem Schienenbein bzw. der Patella wird heute meist nur noch als Ausweichmöglichkeit in Ausnahmefällen genutzt. Wissenschaftlich nachgewiesen ist, dass vor allem bei Verwendung der Semitendinosussehne (im Vergleich zur Patellasehne) eine hochsignifikant geringere Knorpelschädigung zehn Jahre nach vorderer Kreuzbandersatzplastik am betroffenem Knie auftritt.

Hintere Kreuzbandersatzplastik
Die Verletzung des hinteren Kreuzbandes ist eine seltene Erkrankung. Sie entsteht in der Regel durch einen direkten Anprall am Schienenbeinkopf von vorne. Hierbei verlagert sich der Unterschenkel gegenüber dem Oberschenkel nach hinten, sodass es zu einem Abriss des hinteren Kreuzbandes kommen kann. Eine Instabilität des Kniegelenkes ist häufig die Folge. Das hintere Kreuzband ist im Vergleich zum Vorderen gutmütig und zeigt bei rechtzeitiger Erkennung durch das Tragen einer speziellen Schiene (PTS Schiene®) eine gute Spontanheilungstendenz. Zeigt sich unter der konservativen Therapie keine ausreichende Stabilität des Kniegelenkes muss auch das hintere Kreuzband durch eine Plastik ersetzt werden. Wie bei der VKB-Plastik erfolgt die schonende Sehnenentnahme durch einen kleinen Hautschnitt über dem innenseitigen Schienbeinkopf knapp unterhalb des Kniegelenks. Diese wird dann auf einem speziellen Board präpariert, um dann als 4-fach Bündel in das Gelenk platziert zu werden.
Meniskusganglion
Ein Meniskusganglion entwickelt sich schleichend aus einem vorbestehenden chronischen Meniskusschaden. Die Gelenkschleimhaut stülpt sich im Bereich des Schadens aus und füllt sich mit Gelenkflüssigkeit. Es kann zu einer kirschgroßen Schwellung kommen, die eine erhebliche Beschwerdesymptomatik mit sich bringt. In einer Arthroskopie kann die Ursache, sprich der degenerative Meniskusschaden behoben und das Ganglion entfernt werden.
Bakerzyste
Eine Schwellung in der Kniekehle die durch einen chronischen Reizzustand, Meniskusschaden, Arthrose oder andere Erkrankungen hervorgerufen wird führt häufig zu einer Aussackung der Gelenkschleimhaut. Diese wird als Bakerzyste bezeichnet. Wichtig hierbei ist die richtige Ursachenerkennung, die meist in einem Einriss des Innemeniskushinterhornes zu finden ist. Die Bakerzyste selbst ist Symptom einer anderen Erkrankung. Deshalb ist die isolierte Entfernung dieser Zyste nicht die Lösung des ursächlichen Problems. Mit einer Kniegelenkspiegelung kann das eigentliche Problem erkannt und elegant beseitigt werden. Die Bakerzyste bildet sich schon nach kurzer Zeit meist vollständig zurück.
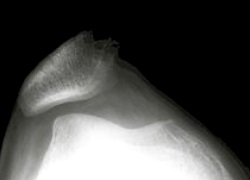
Lateral release
Läuft die Kniescheibe nicht zentral in ihrem Gleitlager der Oberschenkelrolle kann es zu immer wiederkehrenden Verrenkungen der Patella kommen. Dies ist nicht nur schmerzhaft sondern hierdurch kommt es auch zu einer schnelleren Abnutzung der Knorpelflächen und zu einer frühzeitigen Arthroseausbildung und dadurch zur Manifestierung chronischer Schmerzen. Bei einer Verrenkung der Kniescheibe kann es sogar zu Zerreissungen der Kapselbandstrukturen des Kniegelenkes mit starker Einblutung in das Kniegelenk kommen. Ebenfalls kann auch ein sogenanntes Abschlagfragment auftreten, das ebenfalls zu chronischen Schmerzen und einer frühzeitigen Abnutzung der Knorpelflächen führen kann. Für die Zentrierung der Kniescheibe gibt es je nach Ausprägungsgrad unterschiedliche Behandlungsmethoden. Reicht eine Kniescheibenzentrierungsbandage und physiotherapeutischer Muskelaufbau des innenseitigen großen Oberschenkelmuskels nicht aus, kann bei einer moderaten sogenannten Lateralisierung der Kniescheibe die Kapselbandstruktur an der Außenseite neben der Kniescheibe im Rahmen einer Arthroskopie eingeschnitten werden, sodass sich die Kniescheibe zentrieren kann.
Plica mediopatellaris / Medial-Shelf Syndrom
Im Bereich des inneren Kniegelenkspaltes kommt gelegentlich eine Schleimhautfalte, die sogenannte Plica mediopatellaris vor. In den meisten Fällen ist diese klinisch stumm, d.h. sie ist zwar vorhanden macht aber keine Beschwerden. Im Rahmen einer Überanspruchung des Kniegelenkes, z.B. durch eine muskuläre Dysbalance, oder auch durch einen Unfall, kann es zu einer Reizung dieser Schleimhautfalte kommen. Diese verdickt sich und kann so stark anschwellen, dass sie die innere Oberschenkelrolle berührt und zu einem schmerzhaften Reibungsphänomen führt. Im Rahmen einer Kniegelenkspiegelung kann diese straffe Schleimhautfalte eingeschnitten und mittels Shaver geglättet werden.
Autologe Chondozytentransplantation / ACT
Finden sich im Bereich der Hauptbelastungszonen unfallbedingt ein Knorpelschaden, kann dieser durch eine besondere Methode ersetzt werden. Hierzu werden aus körpereigenem Knorpelgewebe gesunde Knorpelzellen gewonnen und im Labor unter sterilen Bedingungen vervielfältigt werden. Nach einem Zeitraum von ca. sechs Wochen sind in der Regel genügend Knorpelzellen vorhanden die dann in den Defektbereich implantiert werden können. Hierdurch kann die Entstehung einer frühzeitigen arthrotischen Veränderung entgegengewirkt werden. Die autologe Chondrozytentransplantation ist jedoch nicht für jeden Patienten geeignet. Eine Entlastung der betroffenen Extremität für ca. drei Monate muss eingehalten werden können, damit die implantierten Knorpelzellen sicher einwachsen.
Bei Rückfragen steht Ihnen das Sekretariat gerne zur Verfügung.
Die Terminvergabe erfolgt telefonisch von Montags - Freitags in der Zeit von 8:00h -16:00h durch das Sekretariat der Klinik für Unfallchirurgie, Orthopädie und Sportmedizin.
St.-Marien-Hospital
Unfallchirurgie, Orthopädie und Sportmedizin
Altstadtstr. 23
44534 Lünen
Tel.: +49 (0) 2306 - 77 - 2551
Fax: +49 (0) 2306 - 77 - 2552
Email: ou@klinikum-luenen.de





Social Media Kanäle